半夜打鼾突然没声?小心呼吸通道“堵住”了!
老李的“睡不醒”困扰
45岁的老李是公司高管,近年来总被妻子抱怨“鼾声如雷”,更可怕的是他睡觉时会突然“没声了”,憋气十几秒甚至长达几十秒后才猛地喘气。白天他开会打瞌睡、开车等红灯都能睡着,体检发现血压飙升到160/100mmHg!最终来耳鼻喉科就诊,多导睡眠监测(PSG)诊断:重度阻塞性睡眠呼吸暂停综合征(OSAHS)。

🔍 什么是OSAHS?
睡觉时上呼吸道反复塌陷,导致呼吸暂停(≥10秒)或通气不足,伴随血氧下降和频繁憋醒。
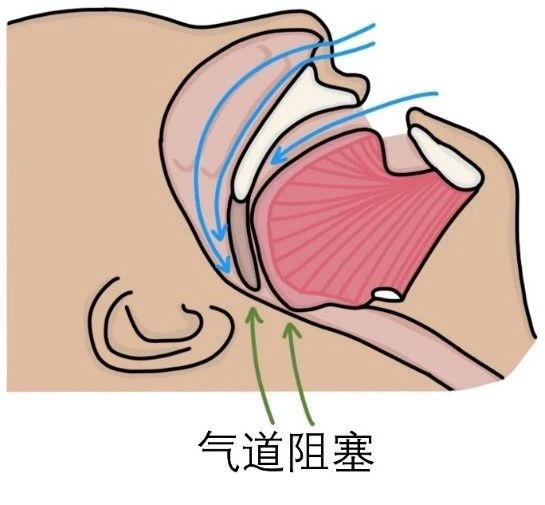
📊 流行病学:比你想象得更常见!
全球患病率:约10%-30%的成年人患病,但超80%患者未被诊断!
高危人群:中年男性、肥胖(BMI≥30)、脖子粗(男性>43cm,女性>38cm)、长期吸烟饮酒者。
中国现状:40岁以上人群患病率高达20%,与高血压、糖尿病并称“慢性病三兄弟”。
⚠️ 危害:不只是"打呼噜"
全身器官都遭殃!

🔎 自测:你是OSAHS“候选人”吗?
(Stop-Bang量表)
以下问题中,回答“是”≥3项,建议就医:
1. 打鼾声大到隔门可闻?
2. 白天常感到疲劳或困倦?
3. 观察到睡眠中有呼吸暂停?
4. 高血压或高血压在治疗中?
5. 肥胖(BMI≥35)?
6. 颈围超标(>40cm)?
7. 年龄>50岁?
8. 男性?
🔍 打鼾是否都需要治疗?
打鼾并不一定都需要治疗,需分情况判断:
生理性打鼾(无需治疗)
偶尔因疲劳、饮酒、睡姿不当引起,鼾声轻微且无伴随症状。
可通过调整生活方式改善:规律作息、避免仰卧、戒烟限酒、使用侧睡枕等。
病理性打鼾(需及时就医)
鼾声频繁响亮,伴随以下情况之一,提示可能为OSAHS,需通过多导睡眠监测(PSG)明确诊断:
1.睡眠中呼吸暂停(憋气≥10秒后猛喘气)。
2.白天嗜睡、头痛、注意力不集中。
3.合并肥胖、高血压、糖尿病或心血管疾病。
🛡️ 预防与治疗:
从“呼吸自由”到健康睡眠
找到适合你的"呼吸保卫战"
【行为治疗】
1.减重5%-10%:肥胖OSAHS患者减重10%后,呼吸暂停低通气指数(AHI)值平均下降26%!
2.侧睡+抬高床头:减少舌根后坠(可在睡衣背部缝网球防仰卧)。
3.戒烟限酒:酒精松弛咽喉肌肉,加重堵塞。
4.咽肌训练:持续3个月的咽肌训练可使轻度OSAHS患者AHI下降39%。
【主流疗法】

【药物疗法】
目前尚无特效药物治疗睡眠呼吸暂停,但对于存在某些基础疾病,如甲状腺功能减退、心力衰竭等,可针对病因进行药物治疗,以缓解症状。
📌 案例中的老李:使用CPAP呼吸机2个月后,血压降至120/80mmHg,白天精力充沛!
📢 专家呼吁:早筛早治
拒绝“窒息式睡眠”!
高危人群:每年做一次睡眠监测(便携设备或医院多导监测)。
家属警惕:用手机记录打鼾视频,协助医生判断暂停时长和频率!
💤 好睡眠是健康的基石,别让OSAHS偷走你的夜晚和明天!
中山大学附属第三医院耳鼻咽喉头颈外科是国家重点学科、国家临床重点专科、广东省临床重点专科和国家级耳鼻咽喉科住院医师培训基地。其中,叶进教授领衔的阻塞性睡眠呼吸暂停(鼾症)综合治疗团队致力于鼾症的评估及内外科治疗,团队每年实施治疗性手术约300台次。叶进教授目前任广东省医学会睡眠医学分会第三届委员会副主任委员,中国卒中学会睡眠医学分会第一届委员会委员。

叶进 主任医师
门诊:【天河】周二全天;【天河|特诊】周四上午

王志远 副主任医师
门诊:【天河】周一上午,周二下午,周四上午

王涛 副主任医师
门诊:【天河】周三全天,周四上午,周五上午









